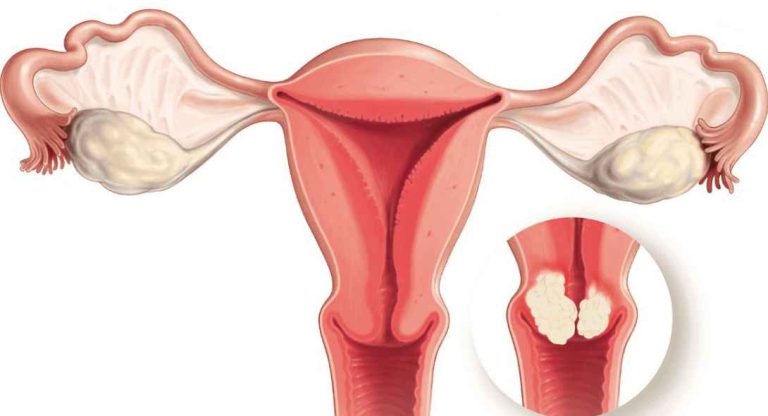
در این مقاله به بررسی درمان سرطان دهانه رحم میپردازیم؛ این بیماری یکی از مشکلات جدی سلامت حوزة زنان محسوب میشود که در صورت تشخیص زودهنگام، قابل درمان است. علائم این نوع سرطان ممکن است در مراحل اولیه غیر خودآگاه وجود داشته باشند؛ بنابراین اگر شما یا فردی از افراد خانوادهتان علائمی مانند خونریزی غیر طبیعی، درد شکم یا تغییرات در دورههای قاعدگی دارید، توصیه میکنیم به دکتر زنان متخصص سرطان رحم مراجعه کنید تا بهترین برنامه درمانی برای شما در نظر گرفته شود. این عارضه به عنوان یکی از بیماریهای زنانه مهم نیازمند تشخیص و درمان سریع است در این مقاله تلاش داریم به بررسی روشهای جدید تشخیص و درمان این عارضه بپردازیم تا آگاهی بانوان از علائم و خطرات مرتبط با سرطان دهانه رحم افزایش یابد.
فهرست مطالب
عوامل خطر و تشخیص سرطان دهانه رحم
در بسیاری از مواقع عدم واکسیناسیون HPV دلیل اصلی بروز سرطان دهانه رحم است عامل این بیماری ایجاد عفونت با ویروس پاپیلومای انسان (HPV) است. واکسیناسیون HPV میتواند از ابتلا به این ویروس و در نتیجه بروز سرطان دهانه رحم پیشگیری کند.
سن: با افزایش سن، احتمال ابتلا به سرطان دهانه رحم افزایش مییابد.
فاکتورهای ژنتیک: وجود تاریخچه خانوادگی سرطان دهانه رحم نیز ممکن است احتمال ابتلا را افزایش دهد.
خونریزی غیر عادی: خونریزی بیرون از دورههای قاعدگی یا پس از سن باروری ممکن است یکی از نشانههای سرطان دهانه رحم باشد.
درد در منطقه لگنی: درد یا فشار در منطقه لگنی نیز میتواند نشانه این نوع سرطان باشد.
تغییرات در کیفیت رابطه جنسی: درد یا راحتی هنگام رابطه جنسی نیز ممکن است به نشانه سرطان دهانه رحم تلقی شود.
آزمایش اسکرینینگ: انجام ندادن آزمایشهای اسکرینینگ به ویژه آزمایش پاپ اسمیر باعث میشود تا پزشکان نتوانند سرطان دهانه رحم را به سرعت شناسایی کنند.
سیگار کشیدن: سیگار کشیدن به عنوان یک عامل خطر افزایش احتمال ابتلا به سرطان دهانه رحم شناخته شده است.
تغذیه نامناسب، کمبود ویتامینها و مواد معدنی و چاقی نیز ممکن است عوامل خطر را افزایش دهند.
برای جلوگیری از ابتلا به سرطان دهانه رحم، اهمیت واکسیناسیون در برابر HPV، اسکرینینگ منظم، و ایجاد سبک زندگی سالم از اهمیت بالایی برخوردارند.
تشخیص سرطان دهانه رحم از طریق مجموعهای از روشهای متنوع صورت میگیرد که در ادامه به برخی از روشهای موجود اشاره میکنیم:
آزمایش پاپ اسمیر یکی از مهمترین روشهای اسکرینینگ برای تشخیص زودهنگام سرطان دهانه رحم است. این آزمایش از سلولهای گرفتهشده از گردن رحم برای بررسی تغییرات سلولی استفاده میکند.
آزمایش (HPV) از دیگر روشهای تشخیصی است که پزشکان از آن برای تشخیص عارضه سرطان دهانه رحم استفاده میکنند. افراد مبتلا به این ویروس احتمال بیشتری دارد که به سرطان دهانه رحم دچار شوند.
کولپوسکوپی شامل استفاده از یک دستگاه به نام کولپوسکوپ است که به پزشک امکان میدهد تا گردن رحم و محیط دهانه رحم را نگاه کند. این روش برای مشاهده تغییرات و انحرافات در ساختار بافتی استفاده میشود.
بیوپسی شامل خارج کردن یک نمونه از بافت آسیبدیده برای تحلیل زیر میکروسکوپی میشود.
استفاده از تصویربرداریهای سونوگرافی یا MRI نیز برای مشاهده تغییرات در نسجها و اندازهگیری اندازه و محل تومورها مورد استفاده قرار میگیرد.
برخی از مارکرهای خونی نیز برای ارزیابی و پیشبینی سرطان دهانه رحم مورد استفاده قرار میگیرند.
مراحل پیشرفت سرطان دهانه رحم
سرطان دهانه رحم معمولاً به تدریج توسعه مییابد و در مراحل گوناگون قابل تمایز است. در زیر به مراحل مختلف سرطان دهانه رحم و نحوه تشخیص آن اشاره میشود:
- مرحله صفر (Pre-Cancerous): در این مرحله، تغییرات سلولی (آبنوسی) در گردن رحم ایجاد شدهاند؛ اما هنوز به بافتهای اطراف نرسیدهاند. تشخیص این مرحله ممکن است از طریق آزمایش پاپ اسمیر یا آزمایش HPV صورت بگیرد.
- مرحله اول (Stage I): در این مرحله سرطان تا محدوده گردن رحم رسیده است و به بافتهای اطراف نرسیده است. تشخیص این مرحله از طریق آزمایشهای تصویربرداری (مثل سونوگرافی) و بیوپسی انجام میشود.
- مرحله دوم (Stage II): در این مرحله سرطان به بافتهای مجاور گردن رحم یا به دیگر بخشهای داخل واژن گسترش یافته است. تصویربرداری و بیوپسی نیز برای تأیید تشخیص استفاده میشوند.
- مرحله سوم (Stage III): سرطان در این مرحله به ناحیه مجاور گردن رحم، دیوارهای داخل واژن، یا لنفاویهای نزدیک گسترش یافته است. تصاویربرداری و بیوپسی به همراه آزمایشهای خونی از جمله اقداماتی هستند که ممکن است انجام شود.
- مرحله چهارم (Stage IV): در این مرحله سرطان به نواحی دورتر از گردن رحم گسترش یافته است در واقع ممکن است به به ساختارهای مختلف مانند مثانه، رکتوم یا اندامهای دورتر شامل ریهها منتقل شده باشد. تشخیص مرحله چهارم نیاز به تصویربرداری پیشرفته، بیوپسی و آزمایشهای خونی دقیقتر دارد.
تعیین مرحله بر اساس اندازه گسترش سرطان، مشاهده لنفادنوپاتی (پیدا کردن لنفاهای آلتای مختلف) و ارزیابی وضعیت عمومی بیمار صورت میگیرد. بر اساس تشخیص مرحله، پلان درمانی مشخص میشود که ممکن است شامل جراحی، درمانهای پرتویی یا درمانهای شیمیایی باشد.
درمان سرطان دهانه رحم
در زیر به سه روش درمانی اصلی برای سرطان دهانه رحم اشاره میکنم:
1. جراحی:
جراحی کامل برای درمان سرطان دهانه رحم معمولاً به عنوان یکی از روشهای اصلی درمان این نوع سرطان مورد استفاده قرار میگیرد، به خصوص در مواردی که سرطان به نسيجهای اطراف دهانه رحم گسترش یافته باشد. در این روش، هدف از جراحی، برداشتن تمامی نسيجهای مبتلا به سرطان و حفظ نسیجهای سالم است.
مراحل اصلی یک جراحی کامل برای درمان سرطان دهانه رحم عبارتند از:
- آمادهسازی قبل از عمل: پیش از اقدام به عمل جراحی، بیمار به تمامی آزمونهای لازم مانند آنالیزهای خون، ایکیجی (الکتروکاردیوگرافی) و سایر تستهای تشخیصی زیر نظر پزشک متخصص مراجعه میکند.
- عمل جراحی: در این مرحله، جراح به طور دقیق تلاش میکند تا تمامی بافتهای آلت تناسلی زنانه را که ممکن است به سرطان مبتلا شده باشند، بردارد. این عمل شامل برداشتن دهانه رحم، فرج، و تخمدانها میشود.
- بررسی بیشتر: پس از برداشتن نمونههای بافتی، آنها به آزمایشگاه ارسال میشوند تا از وجود سلولهای سرطانی در آنها تأیید یا رد شود.
- بازیابی پس از عمل: بعد از عمل جراحی، بیمار به دورهای از بازیابی نیاز دارد. این شامل استراحت، مراقبتهای پساعمل و احتمالاً درمانهای پیگیری مانند شیمی درمانی یا رادیوتراپی میشود.
روشهای جراحی مختلفی برای درمان سرطان دهانه رحم وجود دارد، که هر کدام با شرایط ویژهای همراه هستند. در زیر به برخی از این روشها و نحوه انجام آنها، همچنین میزان تأثیرگذاری آنها پرداخته میشود:
جراحی لاپاروسکوپیک (کم تهاجمی):
-
- این روش جراحی با استفاده از دستگاههای لاپاروسکوپ (دوربین و ابزارهای کوچک) انجام میشود.
- پزشکان از این روش برای برداشتن تومورهای کوچک و محدود، که هنوز به نسیجهای اطراف گسترش نیافتهاند، استفاده میکنند.
- مزیت این روش، کاهش زمان بستری شدن، کاهش خونریزی و کمتر شدن درد پس از عمل است.
جراحی باز (تهاجمی):
-
- این روش جراحی شامل برش باز پوست و باز کردن شکم برای دسترسی به ساختارهای داخلی است.
- استفاده از این روش معمولاً برای بیمارانی است که سرطان به نسیجهای اطراف گسترش یافته یا تومورهای بزرگی دارند.
- پس از این روش، بازیابی بیشتری نیاز است و زمان بهبودی بیشتری نسبت به روشهای کم تهاجمی میطلبد.
جراحی رادیکال (هیسترکتومی):
-
- در این روش، علاوه بر برداشتن دهانه رحم، فرج و تخمدانها نیز انجام میشود.
- استفاده از این روش در مواردی که سرطان به ساختارهای داخلی دیگر گسترش یافته باشد، معمول است.
- تأثیر این روش بیشتری در کنترل سرطان و جلوگیری از بازگشت آن دارد، اما برای بیماران ممکن است دورهی بازیابی طولانیتری نیاز باشد.
هیسترکتومی:
در این روش جراحی، گردن رحم و طبقهبندیهای دیگر از رحم برداشته میشوند؛ اگر تومور به دیگر اجزای نزدیک گسترش یافته باشد، لنفاویها نیز ممکن است برداشته شوند.
لنفادنکتومی پارا-آورترال:
اگر تومور به لنفاهای نزدیک گسترش یافته باشد، لنفاویهای حاوی تومور نیز از بین میروند.
همهی این روشها تحت نظر تیم پزشکی متخصص قرار میگیرند و تصمیم نهایی در مورد استفاده از یک روش خاص، بستگی به میزان گسترش سرطان، وضعیت عمومی بیمار، و توصیههای پزشکان دارد.
2. پرتو درمانی:
پرتو درمانی خارجی (EBRT): در این روش، پرتوهای با انرژی بالا به سرطان تحویل داده میشوند تا بافتهای سرطانی نابود شوند. این روش ممکن است به تنهایی یا به همراه جراحی استفاده شود.
پرتو درمانی داخلی (Brachytherapy): در این روش، منابع پرتوی رادیواکتیو به داخل گردن رحم یا در نزدیکی تومور قرار میگیرند. این روش به ویژه برای درمان تومورهای کوچک و در مراحل اولیه مؤثر است.
3. درمان دارویی:
شیمیدرمانی: استفاده از داروهای شیمیدرمانی برای کاهش اندازه تومور و کنترل گسترش سرطان ممکن است در ترکیب با جراحی یا پرتو درمانی صورت گیرد.
داروهای هدفمند: برخی داروها طراحی شدهاند تا به صورت خاص سلولهای سرطانی را مورد هدف قرار دهند و به سلولهای سالم کمتر آسیب برسانند.
درمان ایمنیسازی (ایمونوتراپی): استفاده از داروهایی که سیستم ایمنی را تقویت میکنند و سلولهای سرطانی مهاجم را از بین میبرند.
میدانید که هزینه درمان سرطان دهانه رحم با توجه به انتخاب روشهای درمانی وابسته است از طرفی انتخاب روشهای درمانی نیز بستگی به مرحله بالینی سرطان، اندازه تومور و وضعیت عمومی بیمار دارد.
پیشگیری از سرطان دهانه رحم
واکسیناسیون HPV به ویژه در افراد جوان میتواند از انتقال ویروس به دیگران جلوگیری کند. این ویروس از طریق تماس جنسی منتقل میشود و با واکسیناسیون، احتمال انتقال آن به طور قابل توجهی کاهش مییابد. بیشتر موارد سرطان دهانه رحم به دلیل عفونت با HPV ایجاد میشود. واکسیناسیون باعث کاهش خطر ابتلا به این ویروس و در نتیجه کاهش احتمال ابتلا به سرطان دهانه رحم میشود.
افرادی که واکسینه شدهاند، احتمالاً با کاهش خطر ابتلا به سرطان دهانه رحم به درمانهای جراحی و تداخلهای درمانی نیاز کمتری خواهند داشت. ویروس HPV نه تنها عامل ایجاد سرطان دهانه رحم نیست؛ بلکه میتواند به عفونتهای دیگری نیز منجر شود. واکسیناسیون در برابر HPV به پیشگیری از این عفونتها نیز کمک میکند.
بر اساس تحقیقات و نتایج برنامههای جهانی پیشگیری، واکسیناسیون HPV به عنوان یکی از روشهای مؤثر در کاهش ابتلا به سرطان دهانه رحم شناخته شده است.
تغذیه صحیح و تأثیر آن در پیشگیری و درمان سرطان دهانه رحم
تغذیه صحیح و مناسب نقش مهمی در پیشگیری از سرطان دهانه رحم و همچنین درمان بیماران مبتلا دارد. مصرف میوهها و سبزیجات: مصرف روزانه میوهها و سبزیجات باعث افزایش مقدار فیبر، ویتامینها و مواد معدنی در بدن میشود که این موارد به عنوان عوامل پیشگیری از سرطان شناخته میشوند.
محدودیت مصرف گوشت قرمز و فرآوردههای گوشتی، به ویژه آنهایی که با پردازش زیاد همراه هستند، میتواند ریسک ابتلا به سرطان دهانه رحم را کاهش دهد. نوشیدن مقدار کافی آب و محدودیت مصرف الکل به عنوان دو عامل مهم در پیشگیری از سرطان دهانه رحم مطرح میشوند.
مصرف مواد حاوی فیتوشیمیکالها که موادی مانند فلاونوئیدها، کاروتنوئیدها و گلوکوزینولاتها را شامل میشوند، میتواند به پیشگیری از سرطان کمک کند. این موارد در میوهها، سبزیجات و غلات کامل یافت میشوند.
حفظ وزن سالم و جلوگیری از چاقی، میتواند در افزایش کارایی درمان و کاهش خطر بازگشت سرطان دهانه رحم مؤثر باشد. مصرف پروتئین و انرژی کافی به ویژه در مواردی که بیمار تحت درمانهای شیمیدرمانی یا پرتودرمانی قرار دارد به حفظ قدرت بدن و بهبود سلامت عمومی او کمک میکند.
تغذیه صحیح میتواند در مدیریت عوارض جانبی درمانهای سرطانی کمک کند؛ از جمله مشکلات مربوط به اشتها، خستگی و سوءهاضمه. در صورت نیاز، مصرف مکملهای تغذیه مانند ویتامینها و مواد معدنی میتواند در حالتهای خاصی مورد توصیه قرار گیرد.
نکات مهم پساعمل جراحی سرطان دهانه رحم
پس از انجام جراحی برای بیماران سرطان دهانه رحم، مراقبتها و تدابیر پساعمل بسیار حیاتی هستند. در زیر به برخی نکات مهم پساعمل جراحی برای بیماران سرطان دهانه رحم اشاره میشود:
برای جلوگیری از عفونت، مراقبت دقیق از جرحها و قسمتهای جراحی حیاتی است. رعایت دستورات پزشک در مورد تمیز نگه داشتن و تغییر دستگاه بستر بسیار اهمیت دارد.
ممکن است پزشک داروهای دردآور را تجویز کند تا به بیمار کمک کند تا با راحتی و بهبود سریعتر از جراحی بهرهمند شود.
پزشک ممکن است نکات خاصی برای تسریع در فرآیند ترمیم جراحی و جلوگیری از مشکلات احتمالی معرفی کند.
پس از جراحی، بیمار به مدت معینی باید استراحت کند. با گذشت زمان، با توجه به توصیه پزشک، فعالیتهای بدنی آهسته و تدریجی میتواند شروع شود.
پزشک ممکن است برنامههای کنترل و آزمایشات پساعمل را برای ارزیابی پیشرفت بیمار تعیین کند و در صورت نیاز تغییرات در درمان اعمال کند.
برخورد با تأثیرات روانی جراحی مهم است. ممکن است مشاوره به بیمار کمک کند تا با تغییرات و چالشهای ذهنی مواجه شود.
بیمار باید هرگونه نشانه ناعادی یا تغییر در وضعیت خود را به پزشک گزارش دهد تا هرگونه مشکلی به سرعت تشخیص داده و درمان شود.
مزایا و معایب روشهای مختلف درمان سرطان دهانه رحم
جراحی:
مزایا: حذف یا کاهش توده سرطانی از دهانه رحم، انجام تشخیص دقیق و برداشتن نمونههای لازم برای تحلیل، مؤثر برای مراحل زودرستر سرطان
معایب: خطرهای مرتبط با عمل جراحی از جمله خونریزی، عفونت و عوارض جراحی، گزینهای کمتر مناسب، برای بیمارانی که قابلیت جراحی ندارند.
پرتودرمانی (ترکیبی یا تنها):
مزایا: انجام برخی مراحل درمان بدون نیاز به جراحی، مؤثر در درمان برخی مراحل پیشرفتهتر سرطان، مناسب برای بیمارانی که قابلیت جراحی ندارند یا ترجیح میدهند عمل جراحی نکنند.
معایب: عوارض جانبی مانند خستگی، تحرک بالای پوست، مشکلات گوارشی و افت اشتها، ممکن است برای بعضی از بیماران مناسب نباشد و بازه اثربخشی آن محدود باشد.
شیمی درمانی:
مزایا: اثر درمانی در سرطانهای پیشرفته و پراکنده، کمک به تسکین علائم و بهبود کیفیت زندگی
معایب: عوارض جانبی (خستگی، تهوع، تهوع و استفراغ، ضعف و افت میزان سلولهای خون)، از بین نرفتن توده سرطانی به طور کامل
پرتودرمانی و شیمی درمانی (ترکیبی):
مزایا: اثربخشی بیشتر در کنار هم، درمانی کاملتر در بعضی از موارد
معایب: افزایش عوارض جانبی به دلیل ترکیب دو روش درمانی، نیاز به مدیریت دقیقتر و پیگیری مستمر توسط تیم درمانی
عوارض جانبی اشعه درمانی در سرطان دهانه رحم
درمان اشعه (پرتودرمانی) یکی از روشهای مهم در مدیریت سرطان دهانه رحم است. این درمان میتواند باعث بهبود بسیاری از موارد باشد؛ اما ممکن است با عوارض جانبی نیز همراه باشد. در زیر به مدیریت علائم و عوارض جانبی درمان اشعه درمانی در سرطان دهانه رحم اشاره میشود:
- خستگی: استراحت کافی و برنامهریزی فعالیتها، تعدادی از ورزشهای خفیف
- تحرکبالای پوست (رادیودرماتیت): استفاده از لوسیونها و کرمهای مرطوبکننده، اجتناب از تماس با آفتاب و دستهای خیس، استفاده از لباسهای راحت و نرم
- تغییر در سلولهای خون (لوپنی): پیگیری دقیق توسط پزشک و آزمایشات خون منظم، اطلاعرسانی به پزشک در مورد هرگونه نشانههای ناعادی
- مشکلات گوارشی: تغذیه با مقدار کم و افزایش فعالیتهای حرکتی روزانه، استفاده از داروهای ضد تهوع تحت نظر پزشک
- تهوع و استفراغ: تجویز داروهای ضد تهوع تحت نظر پزشک، تقسیم وعدههای غذایی به قسمتهای کوچک و فاصلهگذاری بین آنها
- کاهش اشتها: انتخاب غذاهای مغذی با کمال مراقبت، تقسیم وعدههای غذایی به قسمتهای کوچک و متعادل
سخن پایانی
درمان سرطان دهانه رحم امری بسیار حیاتی اما پیچیده است که در صورت تشخیص زودهنگام، قابل درمان است؛ اما درمان آن به رویکردهای جدید و کارآمد نیاز دارد. با توجه به پیشرفتهای علم پزشکی و تحقیقات اخیر، مقاله حاضر با بهرهگیری از دیدگاههای نوین و اطلاعات بهروز سعی در تبیین راهکارهای جدید در درمان سرطان رحم دارد؛ بنابراین در این مقاله تلاش شد با ارائه تحلیلهای علمی و دقیق از خواننده دعوت شود تا اطلاعات بهروز و مفیدی را از آخرین دستاوردها در زمینه درمان این عارضه کسب کند؛ مثلاً به برخی علل، علائم و عوامل خطر این نوع سرطان و روشهای تشخیص و انواع درمان آن اشاره کردیم و مراحل درمان این عارضه را نیز نام بردیم و در ادامه به عوارض جانبی درمانها پرداختیم تا بیماران بتوانند به خوبی عوارض جانبی انواع درمانهای سرطان دهانه رحم را مدیریت کنند.